| |
RECORDATORIO: De los artículos publicados, serán únicos responsables sus autores. Autores: Ríos Cano1, EJ; Hita Velasco, AM2
Palabras clave: COVID-19, tratamiento dental, infección cruzada, protección personal.
1. Odontólogo adjunto Servicio de Cirugía Maxilofacial-Odontología Hospital Universitario de Torrevieja. Departamento de Salud 22. 2. Odontóloga adjunta Servicio de Cirugía Maxilofacial-Odontología Hospital Universitario de Torrevieja. Departamento de Salud 22.
Autor para correspondencia: Ernesto J. Ríos Cano. Email: ejrioscano@outlook.es.
Resumen
El actual brote de COVID-19 ha obligado a replantear las indicaciones y procedimientos dentales. En este trabajo se realiza una breve revisión del conocimiento actual del virus SARS-CoV-2 y sus medios de propagación, así como de las medidas de protección frente a su contagio. Con estos datos se proponen unas pautas para gestionar la atención dental normal dentro de unos márgenes de bioseguridad.
Introducción
A finales de diciembre de 2019, un grupo pacientes ingresó en hospitales de Wuhan (China) con diagnóstico de neumonía de etiología desconocida (1). Poco tiempo después se identificó el nuevo virus y fue nombrado por la OMS como SARS-CoV-2 y la enfermedad como COVID-19 (2).
Objetivo
El objetivo de este trabajo es identificar los factores de riesgo para la transmisión del virus y proponer un protocolo de actuación que permita el tratamiento dental en un ambiente aerosolizado minimizando el riesgo de contaminación cruzada.
Material y método
Se ha realizado una revisión de la literatura publicada on-line hasta la fecha. Para ello se ha utilizado como buscador Google-Académico y Elsevier. Se han usado como palabras clave COVID19, dental, contagio, protección. También se ha revisado las publicaciones en el centro de recursos COVID19 de The Lancet.
Resultados
Según se ha visto, los síntomas de la infección comienzan a aparecer tras un periodo de incubación de 5,2 días (aunque podría alargarse hasta 14 días (3)) y, en caso de muerte, esta se produce en una mediana de 14 días después de comenzar los síntomas (1), dependiendo de la edad del paciente y su estado inmunológico. Los síntomas iniciales más comunes son tos seca, fiebre y fatiga, aunque puede acompañarse de producción de esputo, dolor de cabeza, hemoptisis, diarrea, disnea y linfopenia (1).
Los síntomas graves se asocian con una tasa de muerte cada vez mayor. Los infectados de COVID-19 mostraron leucopenia leve, hallazgos respiratorios anormales y mayores niveles de citocinas proinflamatorias en plasma. La patogenia principal de la infección por COVID-19 fue la neumonía bilateral grave, ARNaemia (resultado positivo para RT-PCR en tiempo real en lamuestra de plasma), imagen de opacidad del vidrio esmerilado en TAC y daño cardíaco agudo (1). Se cree que la propagación del virus de humano a humano ocurre por contacto directo con una persona infectada: tos, estornudos o gotitas de Flügge, los cuales penetran en el cuerpo (pulmones) por inhalación a través de la nariz o la boca (2), o bien quedan depositados en superficies que después de ser tocadas pueden infectar si entran en contacto con las mucosas o conjuntivas (4). También podría haber un contagio por generación de aerosoles y se estudia la transmisión oro-fecal y vertical (madre-hijo en embarazadas), sin embargo, estas últimas vías no están confirmadas aún, aunque parece que el virus podría ser viable hasta 3 horas en aerosol (5) (3). Lo que sí se ha confirmado es la presencia del virus en saliva (6). Precisamente por presentar estas vías de contagio, se presupone que la consulta dental puede tener un alto riesgo de diseminar el virus y originar infecciones cruzadas, tanto por el depósito del virus tras caer el aerosol a las superficies como por la posible inhalación de las partículas en suspensión.
Aunque la principal fuente de contagio son los casos confirmados y sintomáticos de COVID-19, también se ha comprobado que los pacientes asintomáticos y los que se encuentran en periodo de incubación son capaces de diseminar el SARS-CoV-2, lo que dificulta enormemente el control de la expansión de la enfermedad (3).
El diagnóstico se basa en una combinación de datos epidemiológicos, síntomas clínicos, hallazgos de imágenes y pruebas de laboratorio, siendo la más importante la prueba de reacción en cadena de la polimerasa con transcriptasa [RT-PCR] en muestras del tracto respiratorio, aunque hay que advertir que un solo resultado negativo en RT-PCR no excluye la posibilidad de infección.
Por el momento no hay todavía ensayos clínicos suficientes para recomendar un tratamiento mejor que otro, habiendo todavía bastante controversia (3) por lo que, al no ser el objetivo de este trabajo, simplemente notificaremos que se está estudiando la terapia con hidroxicloroquina + azitromicina, los pulsos de corticoides o las combinaciones con antivíricos.
Control de la infección en la consulta dental
Los pacientes que acuden a la consulta dental pueden toser o estornudar mientras esperan, y tras el procedimiento dental, sus secreciones, sangre o saliva se pulverizan en los alrededores, quedando el entorno contaminado, pudiendo producirse la infección cruzada por objetos punzantes contaminados o por el contacto de las manos contaminadas con las mucosas.
Es por ello por lo que en el escenario del brote de coronavirus COVID-19 las medidas de protección habituales no parecen ser suficientes y se nos presenta la necesidad de establecer nuevos protocolos para prevenir el contagio de dicha enfermedad.
Se ha publicado un estudio en The Lancet con fecha 2 de abril de 2020 (7) sobre la estabilidad del virus SARS-CoV-2 en diferentes superficies. Según reportan el virus es altamente estable a 4ºC (sobrevivió más de 14 días) pero sensible al calor (a 70ºC se inactivó en 5 minutos). El mismo estudio prueba diferentes materiales a temperatura ambiente 22ºC y humedad relativa del 65%. Sus resultados indican que en papel y cartón a las 3 horas no recuperaron virus activos. Respecto a la madera y tela precisaron de 2 días, mientras que en superficies lisas sobrevivió más tiempo: en vidrio y billetes 4 días y en acero y plástico hasta 7 días. Advierten que en una mascarilla quirúrgica encontraron virus activos a los 7 días.
Como agentes viricidas o desinfectantes, parece que a temperatura ambiente, el único no efectivo en 5 minutos es el jabón de manos (7). Sin embargo, el mismo estudio reporta que a 22ºC, el virus soporta muy bien grandes rangos de pH. Concluyendo que SARS-CoV-2 es un virus altamente estable en condiciones favorables pero muy fácil de eliminar con las medidas de desinfección habituales tales como lejía, clorhexidina, povidona yodada, cloruro de benzalconio, cloroxylenol o alcohol de 70º.
A pesar de que empieza a escribirse sobre el tema que nos ocupa, en el momento de realizar esta revisión no hemos encontrado más que artículos con recomendaciones pensadas en atención a pacientes en situación de urgencias y recomendaciones de no usar instrumental rotario por lo que nos basaremos en las recomendaciones que ya han indicado otras especialidades intervencionistas (8) (9).
La primera indicación o consideración debería ser hacia el personal de la clínica. Se está recomendando que se realicen equipos de trabajo, de modo que ante una infección se pueda aplicar la cuarentena por grupos.
Por otro lado, ante la dificultad actual de tener un diagnóstico exacto en todos los pacientes y la patogenia del virus deberemos tratar a todos los pacientes como infecciosos y a nosotros mismos como tales, de modo que proponemos tomar medidas de aislamiento inverso para con el paciente y medidas de aislamiento estricto para los profesionales.
El Ministerio de Trabajo y Economía Social del Gobierno de España, en su página del Instituto Nacional de Seguridad y Salud en el trabajo presenta la normativa y fichas para la selección de EPIs (10)
Según estas fichas, lo recomendable sería usar equipos de protección personal de acuerdo con las normas UNE EN ISO 13688:2013, de requisitos específicos: UNE EN 14126:2004/AC:2006 y de ensayos ISO 22611: Resistencia a la penetración de agentes biológicos portados por aerosoles líquidos contaminados. El tipo debe ser de nomenclatura inferior a 4-B (Traje cuerpo completo. Uniones herméticas a pulverizaciones. UNE-EN 14605).
Con relación a las mascarillas (imagen 1), en las mismas fichas se nos indica el marcado, debemos buscar la norma de medias máscaras filtrantes de protección contra partículas: UNE-EN 149:2001+A1:2010 o de medias máscaras filtrantes con válvula para la protección contra gases o contra gases y partículas: UNE-EN 405:2002+A1:2010. 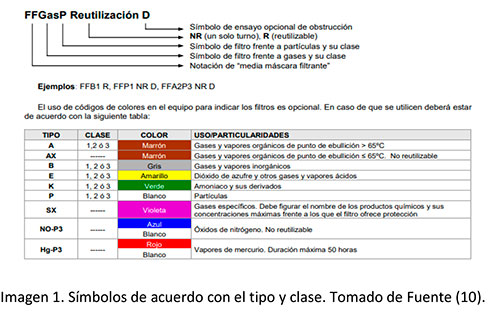
Las mascarillas FFP2/3 con válvula de exhalación son de protección personal, es decir, protegen al usuario, pero no impiden la salida de partículas al exterior, por lo que son para no contaminarse, pero no evitan contaminar. Debemos usarlas como protección personal y colocar una mascarilla quirúrgica (evita la contaminación del usuario al exterior) encima.
Todas las mascarillas FFP3 tienen válvula de exhalación. Dentro de las FFP2 las tenemos con válvula y sin ella. Las que no tienen válvula, sí evitan la propagación del contagio además de proteger.
Por tanto, debería ser de elección la mascarilla FFP2 sin válvula de exhalación. Si no está disponible podemos usar una de las otras FFP 2/3 con una mascarilla quirúrgica encima.
En cuanto a la desinfección, según Chin (7), podemos utilizar lejía común, alcohol 70%, povidonayodada 7,5%, cloroxylenol 0,05%, clorhexidina 0,05% o cloruro de benzalconio 0,1% durante un tiempo no inferior a 5 minutos (Tabla 1). 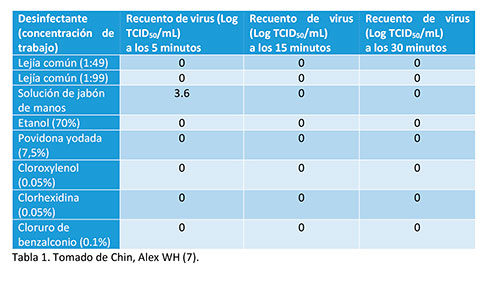 Tratamiento al paciente antes de entrar:
- Se recomienda la máxima coordinación para evitar tiempo de estancia de los pacientes en la zona de espera, los cuales no deberían de acudir acompañados, o en cualquier caso no más de una persona - Se debe respetar al máximo la distancia de seguridad durante el estado de alarma entre el personal que atiende y el paciente. - A su llegada a la clínica se les debería proporcionar gel hidroalcohólico para lavado de manos, calzas, gorro, bata y mascarilla quirúrgica mientras esperan. Se les proporcionará unos guantes de nitrilo. - Si concurre más de una persona en la sala de espera se deben espaciar entre 1,5 y 2 m. - Las revistas y otros recursos que pueda haber en la zona de espera y que son usualmente compartidos por los pacientes deben ser retirados. - Se debe interrogar a todos los pacientes por posibles síntomas respiratorios, fiebre o contactos cercanos antes de pasar a gabinete. Tomaremos temperatura con termómetro de infrarrojos. En caso de presentar fiebre o alguno de los síntomasrelacionados con el COVID-19 deberíamos remitir al paciente a su centro de referencia para ser valorado/tratado antes de realizar tratamiento dental salvo que éste sea de extrema urgencia. El personal antes de entrar:
- El equipo que va a atender al paciente debe esperarlo dentro de la sala, llevando puesto su equipo de protección antes de que entre el paciente: o Lavado de manos con gel antiséptico o Bata impermeable con puños o EPI (en caso de que la bata no sea impermeable se debe añadir un delantal de plástico) o Doble par de guantes o Gorro o Pantalla o gafas antisalpicaduras o Mascarilla FFP2/FFP3 (si está disponible) y mascarilla quirúrgica encima o Zuecos cerrados o calzas si el EPI no es completo o NO QUITAR NUNCA LA MASCARILLA MIENTRAS SE ESTÉ DENTRO DE LA SALA: SE PONE ANTES DE ENTRAR Y NO SE RETIRA HASTA SALIR.
- El personal encargado de pasar al paciente llevará también medidas de asilamiento inverso (bata, calzas, gorro, mascarilla, gafas antisalpicaduras o pantalla y guantes). Se recomienda mascarilla FFP2 y sobre ella mascarilla quirúrgica o doble mascarilla quirúrgica.
Una vez que el paciente pasa a la sala:
- Solo el personal imprescindible debe estar dentro. En caso de necesitar personal circulante también debe portar EPI y mascarilla FFP2. - Las puertas deben permanecer cerradas en todo momento. - Se debe preparar todo lo necesario antes de entrar para evitar tener que salir con equipamiento contaminado. - Encimeras y repisas deben estar despejadas, presentando sólo el material necesario para la intervención que después habrá de ser descontaminado o desechado (en su caso). - La recomendación es utilizar materiales desechables en todo aquello que se pueda. - Siempre que sea posible será indicado usar dique de goma. - Los equipos se deberían proteger con materiales plásticos desechables, especialmente en aquellas zonas donde pueda haber juntas de difícil limpieza (incluidas las mangueras) tal y como en los procedimientos estériles. - Si es posible contar con extracción de aire en la sala, ésta debe estar funcionando. Además, puesto que la estabilidad del virus a temperatura ambiente es alta, no tiene sentido tener la calefacción pues no sirve para inactivarlo. Recomendamos sistemas de aire acondicionado pues el aire frío tiende a caer y de ese modo disminuiremos el tiempo de las partículas en suspensión. - Debe haber un contendor dentro de la sala para poder tirar todos los residuos contaminados. Preferiblemente sin tapa para no tener que retirarla o con apertura a pedal. - Es aconsejable el uso de aspirador quirúrgico del equipo (si está disponible) por tener mayor capacidad de aspiración de las partículas de aerosol mezcladas con saliva.
- Una vez sentado el paciente se le coloca babero impermeable sobre la bata que ya porta y se retira su mascarilla. - El paciente debe realizar un enjuague con clorhexidina (en concentración igual o superior al 0,05%) o con peróxido de hidrógeno al 1% y después esperar 5 minutos antes de comenzar. - Se procede a la intervención. - Terminado el tratamiento, se le quita al paciente el babero impermeable y se levanta del equipo. - Se desecha su bata, gorro, guantes y se le proporciona gel hidroalcohólico y mascarilla quirúrgica y calzas nuevas para salir a la zona de espera dónde se gestionan honorarios y nuevas citas.
Cuando el paciente sale de la sala:
- Si es posible, cerrar extracción y apagar ventilación para favorecer el rápido depósito de las partículas suspendidas. - El personal se quita el EPI en la zona más alejada del equipo dental si no es posible disponer de un pasillo sucio siguiendo los pasos indicados y se desecha en el contenedor. Sale de la sala (si se no estaban en el pasillo intermedio). Fuera de la sala se retira y desecha la mascarilla y guantes interiores en un contendor dispuesto para ello. Las gafas de protección o pantalla contaminados se deben apartar para su desinfección y reutilización en un contenedor o recipiente al efecto - . - Si es posible, utilizar esterilizador por luz ultravioleta para habitaciones antes de la limpieza de la sala. En caso no disponer de él, esperar 60 minutos antes de proceder a desinfectar el gabinete para que el mayor número posible de las partículas en aerosol se depositen en suelo y superficies (8). - Se procede a la desinfección del gabinete: suelos, superficies y materiales no desechables. No se recomienda el uso de desinfectantes en aerosol en aquellas superficies que puedan tener juntas pues las partículas podrían desplazarse dentro de ellas y no ser posible su limpieza (9). - La limpieza de la sala será de acuerdo a los procedimientos específicos de cada centro. Por ejemplo, con hipoclorito sódico con concentración 1:99, dejándolo, al menos, 5 minutos en contacto con la superficie. - Las bayetas de limpieza serán desechables. - El personal que limpia la sala debe ir adecuadamente protegido con EPI y mascarilla FFP2. - Importante: bata contaminada y guantes contaminados (los externos) nunca pueden salir de la sala. - Desechar todo el material utilizado en contenedor de residuo sanitario grupo III y precintarlo al finalizar.
ANEXO 1
Cómo colocarse y quitarse el Equipo de Protección Individual (8)
Cómo vestirse
Fuera de la sala
No llevar pulseras, reloj, pendientes, ni otras joyas en general.
Recogerse el pelo (si es necesario).
Correcta higiene correcta de manos según el método habitual.
Colocar mascarilla FFP2. Ajustar a nivel del puente nasal y de las mejillas para que aísle y no haya fugas.
Colocar las gafas antisalpicadura o pantalla.
Colocar el gorro.
Segundo lavado de las manos usando de gel hidroalcohólico y frotado.
Colocar el primer par de guantes.
Colocar la bata impermeable con puños cerrados o el EPI
Dentro de la sala
Colocar el segundo par de guantes por encima del puño.
Cómo desvestirse
Dentro de la sala
Retirar la bata o EPI y simultáneamente el par de guantes externos y arrojarlos al contenedor del grupo III (no empujar la bata al contenedor para no desprender aerosol, ya que potencialmente podría estar infectada).
Fuera de la sala
Retirar el gorro.
Retirar el segundo par de guantes.
Lavado de manos.
Retirar las gafas antisalpicadura o pantalla desde atrás (la zona que estaba protegida por el gorro), con los ojos cerrados.
Retirar la mascarilla por las gomas y NUNCA tocar el frontal (que se supone contaminado).
Lavado de manos.
Una vez finalizado el procedimiento:
Desinfectar las gafas con toallitas para la desinfección de superficies con espectro biocida. Dejar mojadas y secar al aire. Para ello usar guantes, debido a la toxicidad de las toallitas y a que la superficie puede estar potencialmente contaminada.
Referencias 1. Hussin, A. Rothan y Siddappa, N. Byrareddi. Epidemiología y patogénesis del brote de la enfermedad por coronavirus (COVID-19). [online] 26 de febrero de 2020. Revista de autoinmunidad.
2. Shereen, Muhammad Adnan, y otros. Infección por COVID-19: origen, transmisión y características de los coronavirus humanos. Julio de 2020. Revista de investigación avanzada, Vol. 24.
3. Meng, L, Hua, F y Bian, Z. Enfermedad por coronavirus 2019 (COVID-19): desafíos emergentes y futuros para la medicina dental y oral. [online] 12 de marzo de 2020. Journal of Dental Research.
4. American Academy of Ophthalmology. AAO.org. important coronavirus updates for ophthalmologists. [En línea] 3 de abril de 2020. [Citado el: 5 de abril de 2020.] https://www.aao.org/headline/alert-important-coronavirus-context.
5. Aerosol and surface stability of SARS-CoV-2 as compared with SARS-CoV-1. van Doremalen, Neeltje, y otros. 17 de marzo de 2020, New England Journal of Medicine.
6. Sabino-Silva, R, Jardim, ACG y Siqueira, WL. Impactos del coronavirus COVID-19 en la odontología y el posible diagnóstico salival. 20 de febrero de 2020. Clin Oral Invest.
7. Chin, Alex WH, y otros. Estabilidad del SARS-CoV-2 en diferentes condiciones ambientales. 2 de abril de 2020. The LANCET Microbe.
8. Romaguera, Rafael, y otros. Gestión de las salas de procedimientos invasivos cardiológicos durante el brote de coronavirus COVID-19. Documento de consenso de la Asociación de Cardiología Intervencionista y la Asociación del Ritmo Cardiaco de la Sociedad Española de Cardiología. 16 de marzo de 2020. Revista Española de Cardiología.
9. Echocardiography, American Society of. ASE Statement on Protection of Patients and Echocardiography Service. 2020.
10. Ministerio de Trabajo y Economía Social. insst.es. [En línea] marzo de 2020. [Citado el: 4 de abril de 2020.] https://www.insst.es/destacadas.
Adendum: a día 4 de abril de 2020 se ha publicado en la Revista Odontólogos de hoy un protocolo que nos parece muy acertado y recomendamos leer. En cualquier caso, creemos que la lectura de este artículo puede ser complementaria al protocolo aquí propuesto. La referencia online es: de Juan Galindez, A. Procedimientos de Limpieza y desinfección de espacios clínicos. Procedimientos de control y protección de personal sanitario y pacientes. Adaptados a la actividad en centros sanitarios odontológicos según normativa con relación a la Pandemia de COVID-19. [en línea]4 de abril de 2020. Odontólogos de hoy. Vol. 9. 42. https://www.odontologosdehoy.com/procedimientos-de-limpieza-y-desinfeccion-de-espaciosclinicos-procedimientos-de-control-y-proteccion-de-personal-sanitario-y-pacientes-adaptadosa-la-actividad-en-centros-sanitarios-odontologicos-s/
|
 Información General
Información General Artículos
Artículos Notícias
Notícias Enlaces
Enlaces Contactar
Contactar Buscar
Buscar Premio Nadal
Premio Nadal Formación Continuada
Formación Continuada
