| |
Fernández Ortega, Carlos Mª. Odontólogo. Máster en Salud Pública Oral. Universidad de Sevilla
Marchena Rodríguez, Leticia. Odontóloga. Título de Doctor en Estomatología por la Universidad de Sevilla.RESUMEN
Los cambios hormonales en el embarazo se reflejan en la salud periodontal de las pacientes embarazadas. Los estrógenos y progesterona provocan alteraciones vasculares, celulares, microbiológicas e inmunológicas a nivel gingival. Sin embargo, en ausencia de placa, estos cambios no dan lugar a enfermedad periodontal.
Algunos autores relacionan la periodontitis con partos prematuros y niños de bajo peso al nacer, en concreto las citoquinas y otros mediadores inflamatorios generados en la respuesta inmune frente a la infección, se diseminarían por vía sanguínea hasta alcanzar la cavidad uterina, donde promoverán la síntesis de prostanglandina (PGs) produciendo contracción de músculo liso, llegando a producir parto prematuro y un niño de bajo peso al nacer. Algunos estudios han demostrado también que la concentración de Interleuquina 6 en líquido amniótico es un marcador viable de infección en mujeres que sufren un parto prematuro o rotura prematura de membrana.
Los estudios epidemiológicos y de casos y controles permiten establecer una asociación entre la enfermedad periodontal y el parto prematuro/recién nacidos de bajo peso. PALABRAS CLAVE
Tratamiento periodontal, factores de riesgo, pretérmino, bajo peso, embarazo. ABSTRACT
Hormonal changes during pregnancy are reflected in the periodontal health of pregnant patients. Estrogen and progesterone cause vascular, cellular, microbiological and immunological alterations to gingival level. However, in the absence of plate, these changes do not result in periodontal disease.
Some authors relate periodontitis with premature birth and babies with low birth weight, in particular cytokines and other inflammatory mediators generated in the immune response to infection would spread through blood to reach the uterine cavity, where they promote the synthesis of prostaglandin (PG) producing smooth muscle contraction, to produce preterm birth and babies with low birth weight. Studies have also shown that the concentration of Interleukin 6 in amniotic fluid is a viable marker for infection in women suffering premature delivery or premature rupture of membranes.
The epidemiological and case-control studies can establish an association between periodontal disease and preterm / low birth weight delivery. KEYWORDS
Periodontal treatment, risk factors, preterm, low birth weight, pregnancy. INTRODUCCIÓN
Los cambios hormonales en el embarazo se reflejan en la salud periodontal de las pacientes embarazadas. Según la Asociación Dental Americana (ADA), existen dos mitos con respecto al embarazo y la salud oral: La pérdida de dientes como consecuencia de éste y la obtención del calcio de los dientes si la dieta es insuficiente en calcio. La principal causa de enfermedad periodontal es la placa bacteriana (y no las hormonas), por lo que se recomienda tartectomía en el segundo y tercer trimestre del embarazo para controlar la gingivitis. (1)
Los tratamientos odontológicos pueden y deben hacerse evitando el primer trimestre. Los estrógenos y progesterona provocan alteraciones vasculares, celulares, microbiológicas e inmunológicas a nivel gingival. Sin embargo, en ausencia de placa, estos cambios no dan lugar a enfermedad periodontal.
Durante los tres últimos meses de gravidez, los niveles de estrógenos y progesterona descienden y aumentan la secreción de otras hormonas, como la relaxina, que tiene por función relajar la pelvis y ablandar el cuello del útero y la oxitocina que estimula la contracción del útero. Tras el nacimiento, la prolactina interviene en la secreción de leche, la oxitocina, en su eyección
. La tasa de secreción de estrógenos en el embarazo es muy superior a la secretada en estado no gravídico. La secreción de progesterona en los últimos meses del embarazo alcanza unas tasas de 250-350 mg/día, mientras que en las fases luteínicas del ciclo menstrual se encuentra en 20 mg/día.
Algunos autores describen un aumento de la movilidad dentaria durante la gestación; por otro lado, numerosos estudios relacionan la periodontitis con partos prematuros y niños de bajo peso al nacer. (2)
Actualmente son pocos los trabajos publicados sobre las alteraciones bucodentales durante el embarazo.
Palacios Sánchez y col. Realizaron una revisión bibliográfica donde determinaron que el 5% de las gestantes presentaban un granuloma piógeno durante el embarazo, éste suele aparecer en el 1º y 2º mes y remite tras el parto. (3) Mecanismos Patogénicos
Los mecanismos patogénicos por los que las infecciones en la madre pueden provocar el parto prematuro, pueden resumirse en el siguiente esquema de la Figura 1. (4) 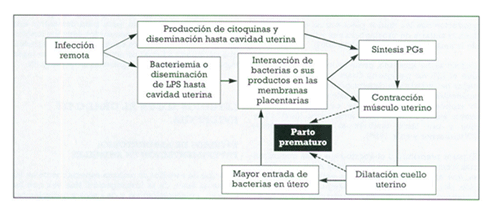 Figura 1: Mecanismos por los cuales una infección remota puede afectar al embarazo y desencadenar un parto prematuro. (4)
En la primera fase, las citoquinas y otros mediadores inflamatorios generados en la respuesta inmune frente a la infección, se diseminarían por vía sanguínea hasta alcanzar la cavidad uterina, donde promoverán la síntesis de prostanglandina (PGs).
Entre los diversos efectos producidos por estos mediadores de la inflamación se encuentran los siguientes: la prostanglandina E2 (PGE2) provoca estrés oxidativo, contracción del músculo liso y oxidación de las lipoproteínas de baja intensidad (LDL), mientras que la Intereluquina IB (IL-IB), el factor de Necrosis Tumoral A (TNF alfa) y la Interleuquina 6 (IL-6) son capaces de estimular la adhesión endotelial y la hiperlipidemia, liberación hepática de reactivos de fase aguda y catabolismo del tejido conectivo, entre otros efectos.
Muchos de estos eventos están implicados en la historia natural del parto prematuro. (5)
Algunos estudios han demostrado que la cantidad de IL-6 en líquido amniótico se ve aumentada cuando el parto se produce antes de las 34 semanas de gestación (6) y que la concentración de Interleuquina 6 en líquido amniótico es un marcador viable de infección en mujeres que sufren un parto prematuro o rotura prematura de membrana. (7)
Se ha sugerido también que la IL-6 estimula la producción de prostanglandinas por las propias membranas placentarias. (8)
Las contracciones de la musculatura uterina provocada por las prostanglandinas conducen a una dilatación del cuello uterino, que directamente podría desencadenar el parto prematuro. Los productos bacterianos como el Lipopolisacáridos (LPS) de patógenos Gramnegativos orales son capaces de inducir una disminución de la adhesión de las moléculas endoteliales, que participan en la respuesta inmune celular, confiriendo una mayor susceptibilidad a las infecciones genitourinarias y, por tanto, al parto pretérmino. (9)
La Enfermedad Periodontal es una patología infecciosa, causada predominantemente por bacterias Gramnegativas y puede, por tanto, funcionar como factor de riesgo para el parto prematuro, a través de los citados mecanismos. (9-11) Los estudios epidemiológicos y de casos y controles permiten establecer una asociación entre la enfermedad peridontal y el parto prematuro/recién nacidos de bajo peso.
MATERIAL Y MÉTODOS
Se ha realizado una revisión sistemática utilizando bases de datos como PubMed, en la que se combinaron palabras clave como "gingivitis, periodontitis, embarazo, hormonas, mucosa oral, niños de bajo peso", seleccionándose artículos de los últimos 15 años.
Los artículos que se revisaron sirvieron para evaluar la prevalencia de enfermedad periodontal en mujeres embarazadas y comprobar la posible implicación de la enfermedad periodontal en partos prematuros y niños de bajo peso al nacer. RESULTADOS
La Enfermedad Periodontal en la futura madre se considera factor de riesgo para un parto prematuro con un recién nacido de bajo peso, menor de 2.500 gr. (12,13)
Esto se muestra también en la revisión bibliográfica sistemática que hemos realizado de diferentes autores en distintos puntos de la geografía. Estos estudios muestran un alto grado de heterogeneidad. Hay dos enfoques que intentan explicar esta relación, por un lado, está demostrado que los propios mediadores de la inflamación, como son la prostanglandina (PGE2) y la Interleuquina ( IL-6 e IL-8), ante la presencia de una periodontitis se incrementan, pudiendo desarrollar un parto prematuro, ya que también están presentes en el nacimiento.
Por otra parte, los gérmenes periodontales se pueden transmitir a la región fetal, provocando una vaginosis. Esta afirmación está respaldada en pruebas realizadas en animales a los que se inyectaron intravenosamente gérmenes periodontales que condujeron a nacimientos prematuros. (14)
Jeffcoat en 2010 observó que los partos prematuros eran debidos a la prostanglandina (PG2) y la Interleuquina (IL-6); para ello seleccionó a mujeres embarazadas de 6 a 20 semanas, siendo un total de 322 mujeres, de las cuales a 160 se les realizó tratamiento de raspado y alisado radicular, limpieza supragingival y subgingival e higiene oral; mientras a las 162 restantes sólo se les instruyó sobre la higiene oral. Los grupos se compararon usando estadística inferencial ordinaria, utilizando el test de Chicuadrado o la regresión logarítmica. Los resultados se expresaron en términos de OR. Los resultados no arrojaron diferencias significativas entre la incidencia de parto prematuro, encontrando el grupo control un 52,94% de parto prematuro y en el grupo que había recibido tratamiento periodontal, un 45,6% de partos prematuros. Dentro de las gestantes que recibieron tratamiento periodontal y éste fue exitoso, los partos fueron normales (OR ajustada a 6.02; intervalo de confianza del 95% del 2,57 a 14,03). En los sujetos en los que el tratamiento periodontal no tuvo éxito, tuvieron más probabilidades de parto prematuro. (12,13)
Sant`Ana en 2010 realizó un estudio similar al de Jeffcoat. Estudió 33 pacientes embarazadas durante el 1º y 2º trimestre, 17 de ellas no recibieron tratamiento periodontal, sólo consejos de higiene bucodental y a 16 de ellas se les realizó el tratamiento periodontal basada en curetaje y alisado radicular, profilaxis de limpieza y consejo de higiene bucodental. Los resultados obtenidos se evaluaron estadísticamente de acuerdo con la OR (Odds Ratio), t-test no balanceado (t-student) y t-test balanceado con un 5% de nivel de significancia. No se observaron diferencias significativas entre los dos grupos en el examen básico. Sí hubo diferencias en el segundo examen entre las que habían recibido tratamiento periodontal y las que no lo habían recibido. El tratamiento periodontal estabilizó el nivel de sujeción periodontal y empeoraron los demás parámetros periodontales en el grupo de no intervención quirúrgica periodontal (p<0,0001), excepto para el índice de placa. El porcentaje de resultados negativos durante el embarazo fue del 47,05% en el grupo de tratamiento periodontal y de 6,25% en el grupo de no tratamiento periodontal. El tratamiento periodontal se asoció a un riesgo menor de desarrollar parto prematuro y bajo peso al nacer (OR=13,50) ;(CI=1,47-123,45; P=0,02). (14,15)
Otros autores como López en 2005 intentaron explicar la hipótesis entre la asociación de enfermedad periodontal y nacimiento prematuro y bajo peso al nacer. López opinó que la bacteriemia transitoria ocurre en sujetos con periodontitis marginal o con gingivitis y es posible que las bacterias y sus productos puedan alcanzar las membranas placentarias y producir efecto inflamatorio que induzca parto prematuro. Para ello, 870 mujeres embarazadas con gingivitis, de edades comprendidas entre 18 y 32 años, fueron incluidas en el estudio. Se dividieron en 2 grupos, el primer grupo de mujeres a las que se le realizó tratamiento periodontal (N=580) y un grupo control (N=290). De los 870 participantes, la incidencia de parto prematuro y bajo peso al nacer en el grupo con tratamiento periodontal fue del 2,14% (12/560), y en el grupo de control, de 6,71% (19/283) (OR=3,26; intervalo de confianza del 95% de 1,56 a 6,83; significancia de p=0,0009). Se vio que las mujeres con gingivitis que no habían recibido tratamiento periodontal durante el embarazo tenían mayor riesgo de parto prematuro y bajo peso al nacer que las que no lo recibieron (OR=2,66; 95% de intervalo de confianza de 1,29 a 5,88; p=0,008).(16)
Offenbacher en 2009 evaluó los efectos del tratamiento periodontal en la incidencia de nacimiento prematuro. De las 1.806 participantes, divididas en 2 grupos, el primer grupo recibió tratamiento periodontal durante el embarazo y un segundo grupo, el grupo control. Observaron que no había diferencias significativas entre el grupo intervencionista y el grupo control en cualquiera de las medidas periodontales y obstétricas. El porcentaje de partos prematuros fue de 13,1% para las que recibieron tratamiento periodontal y 11,5% para el grupo control (p=0,316). No se observaron diferencias significativas al comparar ambos grupos. (17)
Oliveira en 2011 analizó los efectos del tratamiento periodontal no quirúrgico en la prevalencia de resultados adversos durante el embarazo. De las 246 mujeres elegibles se dividieron en 2 grupos: el grupo de tratamiento periodontal (N=122) y el grupo control ( N=124). Se desarrolló un análisis multivariable y se describieron estimaciones del riesgo relativo, se analizaron un total de 225 mujeres. No se observaron diferencias en las tasas de nacimiento prematuros ( p=0,721) y bajo peso al nacer (p=0,198) y nacimiento con bajo peso al nacer (p=0,732). En el grupo intervencionista, su valor fue de 0,915 (intervalo de confianza del 95%; 0,561-1,493); 0,735 (95%; 0,459-1,179) y 0,927(0,501-1,431), respectivamente. El tratamiento periodontal durante el 2º trimestre de gestación no redujo el riesgo de nacimiento prematuro/bajo peso al nacer y nacimiento prematuro y bajo peso al nacer). (18)
Finalmente, Beck en 2010 reportó que de los 1,9 millones de nacimientos en el mundo, el 9,6% se deben a nacimientos prematuros. El mayor número de nacimientos prematuros se situó en África y el Sur de Asia y Norteamérica. Este mayor número de partos prematuros y niños de bajo peso en África y Asia está influenciado por el nivel socioeconómico bajo y por los problemas higiénicos sanitarios. (19) DISCUSIÓN
Los datos epidemiológicos revisados dejan constancia del problema de salud pública que supone el parto prematuro y el bajo peso al nacer y, por tanto, de la importancia de su prevención.
Uno de los objetivos del presente artículo es revisar la evidencia científica existente respecto a la asociación entre enfermedad periodontal y parto prematuro. La literatura que se ha consultado en esta revisión no sólo constata el papel de la enfermedad periodontal como factor de riesgo de parto prematuro y bajo peso al nacer, sino que en determinados casos la señala, incluso, como uno de las más importantes. Entre los numerosos datos publicados al respecto, cabe destacar que las mujeres embarazadas con enfermedad periodontal tienen más riesgo de sufrir parto prematuro y niños de bajo peso al nacer, que las mujeres sin problemas periodontales. López asocia la enfermedad periodontal, como factor de riesgo, por encima del tabaquismo.
Los hallazgos de otros estudios refuerzan notablemente esta afirmación.
No obstante, es importante aclarar que no todas las poblaciones de mujeres con enfermedad periodontal sufren la misma predisposición a parto prematuro y niños de bajo peso. Este problema es más evidente en zonas de África y Asia, debido a problemas socioeconómicos e higiénicos-sanitarios. En cambio, en Norteamérica se asocia más a mujeres de mayor edad y fumadoras. (3, 8, 11,20)
López y colaboradores obtuvieron resultados satisfactorios, realizando raspado y alisado radicular, una correcta instrucción en el control de placa y un adecuado programa de mantenimiento durante el embarazo, además de una terapia antibiótica (con Metronidazol 250 mg y Amoxicilina 500 mgr, 3 veces al día durante una semana) en los casos de periodontitis agresiva severa. Sin embargo, Jeffcoat no encontró diferencias significativas aplicando la misma metodología. Así pues, en cuanto a la terapia antibiótica para el tratamiento periodontal, se aconseja ser especialmente cautelosos en la administración de estos fármacos, por el posible riesgo para el feto en estas mujeres gestantes. (8, 11,21) CONCLUSIONES
Nuestras búsquedas concluyeron que el tratamiento periodontal en el 2º trimestre de gestación puede contribuir a disminuir el número de partos prematuros y niños de bajo peso al nacer.
Asimismo, los hallazgos de distintos estudios permiten sospechar una especial implicación de algunos patógenos periodontales como Campylobacter rectus y Bacteroides Forytus en la patogenia del parto prematuro y niños de bajo peso al nacer.
El tratamiento periodontal de las pacientes gestantes con enfermedad periodontal parecer tener claros beneficios pero se desaconseja la terapia antibiótica.
Los países donde hay más altos índices de partos prematuros se localizan en África, el sur de Asia Y Norteamérica, por lo que se debe hacer hincapié en el tratamiento periodontal.
La periodontitis fue asociada también a estatus socioeconómico bajo, así como a una pobre higiene oral.
Es importante derivar a las mujeres embarazadas a un dentista para su evaluación, orientación y tratamiento, si es necesario. BIBLIOGRAFÍA
1. LaCalzada-Pastor M, Gil-Samaniego J, et al. Estado periodontal y de la mucosa oral en un grupo de embarazadas: Estudio clínico. Av Periodon Implantol 2011;23(2):123-8.
2. Offenbacher S, Lin D, Strauss R, Mckaig R, Irving J, Barros SP, Moss K, Barrok DA, Hefti A, Beck JD. Effects of periodontal therapy during pregnancy on periodontal status, biologic parameters, and pregnancy outcomes: a pilot study. J Peridontol 2006;77(12):2011-24.
3. Palacios- Sánchez B, Cerero-Lapiedra R, Campo-Trapero J, Esparza-Gómez G. Alteraciones gingivales no relacionadas con placa. RCOE 2006;11(1):43-5.
4. Flores J, Oteo A, Mateos L, Bascones A. Relación entre enfermedad periodontal y parto prematuro. Bajo peso al nacimiento: una revisión de la literatura. Av Periodon Implantol 2004;16(2):93-105.
5. Paquette DW, Madianos P, Offenbacher S, Beck JD, Williams RC. The concept of "risk" and the emerging discipline of periodontal medicine. J Contemp Dent Pract 1999;15(1):1-8.
6. Hillier SL, Witkin SS, Krohn MA, Watts DH, Kiviat NB, Eschenbach DA. The relationship of amniotic fluid cytokines and preterm delivery, amniotic fluid infection, histologic chorioamnionitis and chorioamnion infection. Obstet Gynecol 1993;81:941-8.
7. Romero R, Yoon BH, Mazor M, Gomez R et al. The diagnostic and prognostic value of amniotic fluid White blood cell count,glucose,interleukin-6 and Gram stain in patients with preterm labor and intact membranes. Am J Obstet Gynecol 1993;169:805-16.
8. Jeffcoat MK, Geurs NC, Reddy MS, Goldenberg RL, Hauth JC.Current evidence regarding periodontal disease as a risk factor for preterm birth. Ann Periodontol 2001;6:183-8.
9. Offenbacher S, Katz Fertik G et al. Periodontal infection as a possible risk factor in preterm low birth weight. J Periodontol 1996;67:1103-13.
10. Gibbs RS. The relationship between infections and adverse pregnancy outcomes: an overview. Ann Periodontol 2001;6(1):153-63.
11. López NJ, Smith PC, Gutiérrez J. Periodontal therapy may reduce the risk of preterm low birth weight in women with periodontal disease: a randomized controlled trial. J Periodontol 2002;73(8):911-24.
12. Jeffcoat M, Parry S, Sammel M, Clothier B, Catlin A, Macones G. Periodontal infection and preterm birth: successful periodontal therapy reduces the risk of preterm birth. An International Journal of Obstetrics and Gynaecology 2011;118:250-6.
13. Sadatmansouri, Sediphpoor N, Aghaloo M. Effects of periodontal treatment phase I on birth term and birth weight. J Indian Soc Pedod Prev Dent 2006;24(1):23-6.
14. Han YN. Oral health and adverse pregnancy outcomes-what`s next? J Dent Res 2011 Mar;90(3):289-93.
15. Sant`Ana ACP, Campos MR, Passanezi SC, Rezende MLR, Grechi SLA, Passanezi E. Periodontal treatment during pregnancy decreases the rate of adverse pregnancy outcome: a controlled clinical trial. J Appl Oral Sci 2011;19(2):130-6.
16. López NJ, Da Silva I, Ipinza J, Gutiérrez J. Periodontal therapy reduces the rate of preterm low birth weight in women with pregnancy-associated gingivitis. J Periodontol 2005;11( Suppl):2144-53.
17. Offenbacher S, Beck JD, Heather L et al. Effects of periodontal therapy on rate of preterm delivery a randomizaed controlled trial. Obstet Gynecol 2009 September;114(3):551-9.
18. Oliveira AMSD, Oliveira PAD et al. Periodontal therapy and risk for adverse pregnancy outcomes. Clin Oral Invest 2011;15:609-15.
19. Beck S, Wokdyla D et al. The worldwide incidence of preterm birth: a systematic review of maternal mortality and morbidity. Bull World Health Organ 2010;88:31-8.
20. Machuca G, Khoshfeiz O, Lacalle JR, Machuca C, Bullón P. The influence of general health and socio-cultural variables on the periodontal condition of pregnant women. J Periodontol 1999;70:779-85.
21. Alonso A, Pérez RM, Criado L, Duque N, Hernández C,Hernández M, Lorenzo V, Martín F, Otín I.Periodontal diseases in pregnancy and its Association with preterm delivery and low birth weight. Evidence and controversies. Avances 2010;22(2):85-9,
|
 Información General
Información General Artículos
Artículos Notícias
Notícias Enlaces
Enlaces Contactar
Contactar Buscar
Buscar Premio Nadal
Premio Nadal Formación Continuada
Formación Continuada
