García García Bernardo. Odontólogo. Hospital Militar de Tablada (Sevilla). Marchena Rodríguez Leticia. Odontóloga. Máster en Salud Pública Oral. Universidad de Sevilla. Fernández Ortega, Carlos Mª. Odontólogo. Máster en Salud Pública. Universidad de Sevilla. RESUMEN La formación de la placa dental es el resultado de una serie de procesos complejos que involucran una variedad de bacterias y de componentes de la cavidad bucal. Estos procesos comprenden en primer lugar, la formación de la película adquirida sobre la superficie del diente; seguida de la colonización por microorganismos específicos adheridos a la película adquirida y finalmente la formación de la matriz de la placa. La placa dental se clasifica según su localización en supragingival y subgingival, según sus propiedades en adherentes y no adherentes; y por su potencial patógeno en cariogénica y periodontopatogénica Este nicho ecológico predispone a la aparición de gingivitis y periodontitis; que junto con factores de riesgo como Diabetes Mellitus y cambios hormonales, entre otros; favorecen dicho cuadro clínico. PALABRAS CLAVE Periodontitis, placa supragingival, placa subgingival, embarazo, Diabetes Mellitas, tratamiento ABSTRACT The formation of dental plaque is the result of a series of complex processes involving a variety of bacteria and components of the oral cavity. These processes involve first forming the pellicle on the tooth surface; followed by colonization by specific microorganisms adhered to pellicle formation and finally matrix plate. Dental plaque is classified according to its location in supragingival and subgingival, according to their properties in adherent and non-adherent; and its pathogenic potential in cariogenic and Periodontopathic This ecological niche predisposes to the development of gingivitis and periodontitis; together with risk factors such as diabetes mellitus and hormonal changes, among others; favor this clinical picture. KEYWORDS Periodontitis, supragingival plaque, subgingival plaque, pregnancy, Diabetes Mellitus, treatment. INTRODUCCIÓN La placa dental fue descrita en 1898 por Black, como una masa microbiana que recubría las lesiones cariosas. En 1976, Bowen, define a la placa dental como depósitos blandos que forman una biopelícula que se adhiere a la superficie dentaria o a otras superficies duras de cavidad bucal. (1) Actualmente, Marsh y Martín en el año 2000, definen a la placa dental como una comunidad microbiana compleja que se encuentra en la superficie de los dientes, embebida en una matriz de origen bacteriano y salival. (2) Moore en 1987, estimó que es posible encontrar más de 300 especies bacterianas en la placa dental; pero sólo un número reducido se relaciona con la periodontitis. Otros autores opinan que la presencia de especies bacterianas específicas induce al desarrollo de la enfermedad periodontal. (3, 4,5) La formación de la placa dental es el resultado de una serie de procesos complejos que involucran una variedad de bacterias y de componentes de la cavidad bucal del hospedador. Estos procesos comprenden en primer lugar, la formación de la película adquirida sobre la superficie del diente; seguida de la colonización por microorganismos específicos adheridos sobre la película adquirida; y finalmente la formación de la matriz de la placa. (6) 1. Formación de la película adquirida sobre la superficie del diente. Sobre la superficie del esmalte comienza a depositarse una película delgada, amorfa; llamada película adquirida. Está formada por proteínas, glucoproteínas aniónicas unidas a la hidroxiapatita del esmalte. La película formada sirve de adherencia a otros microorganismos. (1, 6,7) 2. Colonización por microorganismos específicos. El primer microorganismo que se une a la superficie de la película adquirida es el Streptococos Sanguis, que inicia la colonización microbiana con la formación de placa dental supragingival e inmediatamente se adhiere, Actinomyces viscosus. La asociación de estas dos bacterias es un requisito para la colonización posterior de especies de Veillonella y Fusobacterium. Otras bacterias que inician el proceso son: Streptococos (S. oralis, S. mitis), Actinomyces sp, Neisserias sp y Haemophilus sp. (8,9) Después de 7 días de formación de la placa, los Streptococos son el grupo predominante, pero a las dos semanas comienza a predominar los bacilos anerobios y las formas filamentosas. Estos cambios microbianos que se van produciendo van ligado a diversas causas, tales como: Antagonismo por competencia de sustrato; producción de H²O² y especialmente por el consumo de oxígeno en el ambiente; por lo que ocurre una sustitución de especies bacterianas Gram (+) Facultativas por especies bacterianas anaerobias Facultativas y estrictas Gram (-), proceso llamado Sucesión Autogénica. (10,11) Los microorganismos secundarios que se adhieren a la placa son: Prevotella loescheii, P. Intermedia, Capnocytophaga sp, F. nucleatum y P. gingivalis; la adherencia de nuevos microorganismos se realiza sobre la primera capa de éstas ya unidas sobre la superficie del diente. Estas interacciones suceden especialmente a través de proteínas de tipo lectinas y de fuerzas hidrófobas electroestáticas y de Van de Walls. En las últimas fases de la formación de la placa, es probable que predomine la congregación entre especies Gram (-) anaerobias como F. nucleatum, P. gingivalis. Este fenómeno promueve las condiciones para la interacción patogénica característica de las infecciones periodontales. (12,13) 3. Formación de la matriz de la placa. El crecimiento y reproducción de los microorganismos adheridos sobre la película, pueden conducir a la formación de la placa dental madura. Estos microorganismos existen en una matriz intercelular, la cual está constituída a su vez por productos bacterianos, células (epiteliales, macrófagos y leucocitos), materiales orgánicos (polisacáridos, proteínas y glucoproteínas) e inorgánicos (calcio y fósforo); derivados de la saliva o del líquido del surco gingival. Esta matriz forma un gel hidratado donde proliferan las bacterias y se producen interacciones metabólicas entre las diferentes especies. Como consecuencia de estos procesos e interacciones, se favorece el crecimiento y la supervivencia de especies anaerobias como P. gingivalis en la placa dental, así como, condiciones apropiadas para el desarrollo de la periodontitis. La placa dental se clasifica según su localización en supragingival y subgingival, según sus propiedades en adherentes y no adherentes; y por su potencial patógeno en cariogénica y periodontopatogénica. La placa dental supragingival se encuentra en las superficies dentales y está constituída predominantemente por flora bacteriana sacarolítica Gram (+), en las cuales se encuentran microorganismos cariogénicos; sin embargo es posible que esta placa se extienda hasta el fondo del surco gingival y entre en contacto con la encía, recibiendo la denominación de placa marginal. La placa dental subgingival se encuentra por completo dentro del surco gingival o de los sacos periodontales y, está constituída principalmente por flora bacteriana proteolítica Gram (-), en la cual se encuentran microorganismos periodontopatogénicos. (6, 14,15) OBJETIVO GENERAL Mejorar la salud bucodental de los pacientes para evitar la periodontitis. MATERIAL Y MÉTODOS Se ha hecho una revisión bibliográfica en PubMed y Scopus, insertando palabras clave como "periodontitis, placa supragingival, placa subgingival, embarazo, Diabetes Mellitus, tratamiento". A propósito del tema, se ha desarrollo un estudio descriptivo transversal en el Centro de Salud de Peñarroya-Pueblonuevo (Córdoba) durante el año 2012 a Enero de 2014. Para ello se contó como método exploratorio espejos de un solo uso, sonda exploratoria, sonda periodontal, solución de eritrosina al 2%. Valoramos el índice de placa por el método O`Leary (IP) y realizamos posteriormente un control gingival de los pacientes atendidos. En cuanto al tratamiento estadístico, a los pacientes se les clasificó por sexo y dentro del grupo de mujeres se vio si estaban embarazadas o no. Para el tratamiento estadístico se comparó por un lado el grupo de hombres con el de mujeres no gestantes y por otro, se estudió el grupo de las mujeres embarazadas; que por su condición hormonal y su particularidad con el resto de mujeres del grupo, son tratadas a parte. RESULTADOS Se estudiaron 525 personas adultas, de los cuales 190 eran hombres, 167 mujeres no embarazadas y 168 mujeres en estado gestante. Entre los varones se detectó que 83 de ellos eran diabéticos, correspondiendo a una incidencia del 43,7% en dicho grupo cuyo Intervalo de confianza del 95% (IC) es de [36,6% 50,7%]. Se observó que los hombres diabéticos presentaban Enfermedad Periodontal en mayor o menor grado, en un 15,7% con un IC del 95% de [7,8% 23,5%].
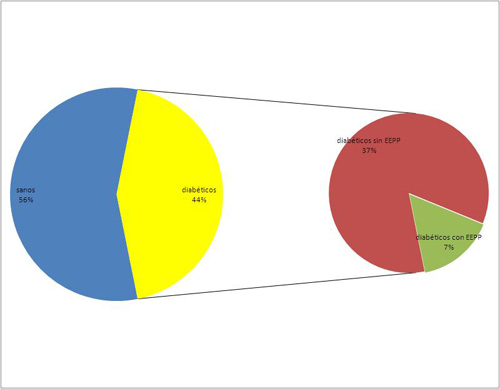 Gráfico 1. Porcentaje de varones diabéticos con Enfermedad Periodontal y sin dicha patología. Gráfico 1. Porcentaje de varones diabéticos con Enfermedad Periodontal y sin dicha patología.
Entre las mujeres no embarazadas se dieron 72 casos de diabetes, correspondiendo a una incidencia del 43,1% en dicho grupo con un IC del 95% de [35,6% 50,6%]. La incidencia de Enfermedad Periodontal en este grupo fue de un 12,5% con un IC del 95% de [4,9% 20,1%]. 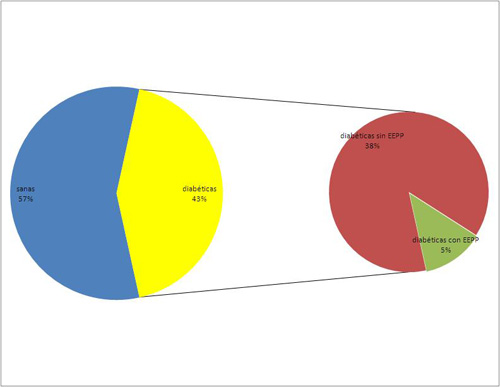
Gráfico 2. Porcentaje de mujeres no gestantes diabéticas con Enfermedad Periodontal y sin la enfermedad. Por otra parte, en el grupo de mujeres gestantes presentaban diabetes sólo 11 de ellas, lo que supone una incidencia del 6,5% con un IC del 95% de [2,8% 10,3%], mientras que la enfermedad periodontal se encontró en 17 casos, arrojando por tanto una incidencia del 10,1% con un IC del 95% de [5,6% 14,7%]. 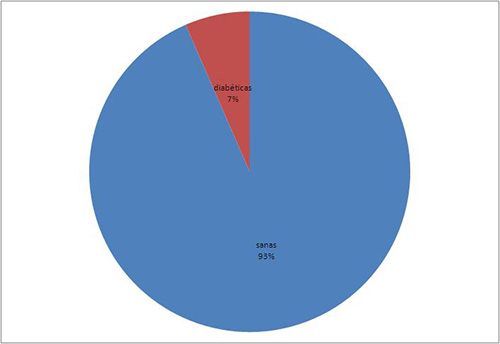 Gráfico 3. Porcentaje de mujeres embarazadas sanas y diabéticas. Gráfico 3. Porcentaje de mujeres embarazadas sanas y diabéticas.
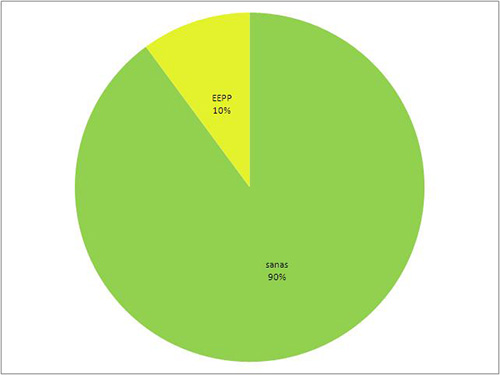 Gráfico 4. Porcentaje de mujeres embarazadas con la Enfermedad periodontal y sin la patología. Gráfico 4. Porcentaje de mujeres embarazadas con la Enfermedad periodontal y sin la patología.
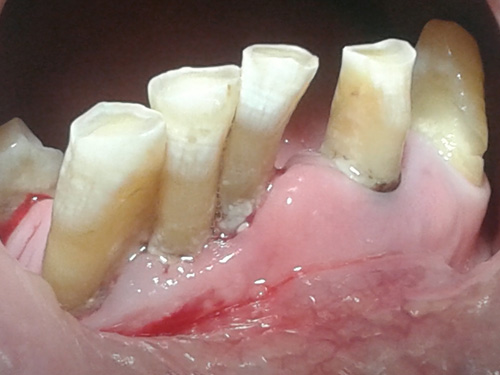
Fig.1. Paciente diabético con Enfermedad periodontal generalizada con acumulo de tártaro a nivel supragingival y subgingival en incisivos inferiores junto con retracción gingival de la encía insertada. DISCUSIÓN La patogenicidad de la placa dental depende de la presencia o el incremento de microorganismos específicos (16). Marsh y otros investigadores, señalan la hipótesis de la placa ecológica, para explicar la etiología de la enfermedad periodontal. Proponen que los cambios en las condiciones ambientales locales en la región subgingival, como es el incremento del fluido crevicular durante la inflamación; favorece el crecimiento de especies anaerobias estrictas proteolíticas, lo cual predispone a la zona gingival a la enfermedad. (17,18) Ciertos especies bacterianas que predominan en la periodontitis, no detectadas en individuos periodontalmente sanos, han sido encontrados en un porcentaje bajo en gingivitis. Tal situación sugiere que, condiciones desarrolladas durante la gingivitis como sangrado y supuración; pueden favorecer el crecimiento de especies implicadas en la periodontitis, por lo que para que haya periodontitis antes habrá habido gingivitis. Por otra parte, otras investigaciones establecen que existen una serie de factores de riesgo que pueden predisponer a los individuos a desarrollar esta enfermedad; tales como sexo, raza, edad, hábito de fumar, inadecuada higiene oral, desnutrición, estrés, el nivel socio-económico y enfermedades sistémicas como Diabetes Mellitus, inmunodeprimidos ( Sida, Leucemia) y otras enfermedades como Tumores, Síndrome de Down, Síndrome Papillon-Lefevre, Enfermedad de Addison; que favorecen el desarrollo de la enfermedad periodontal. (19, 20,21) Lindhe en 2000 y Bascones en 2005 señalan que ciertas bacterias como P.gingivalis, P. intermedia, P. nigrescens, P. loescheii, F. nucleatum, B. Forsythus, Campylobacter rectus, Eikenella corrodens y Treponema sp; han sido comúnmente implicados con la periodontitis. (19, 22,23) CONCLUSIÓN Los cambios hormonales en el embarazo se reflejan en la salud periodontal de las pacientes embarazadas, siendo la principal causa de enfermedad periodontal la placa bacteriana (y no las hormonas), por lo que se recomienda la tartrectomía en el 2º y 3º Trimestre del embarazo, para controlar la gingivitis. Los estrógenos y progesterona provocan alteraciones vasculares, celulares, microbiológicas e inmunológicas a nivel gingival. Sin embargo, en ausencia de placa, estos cambios no dan lugar a enfermedad periodontal. Otro factor predisponente es que la Diabetes Mellitus promueve la liberación de citoquinas proinflamatorias haciendo más susceptible a la enfermedad periodontal. BIBLIOGRAFÍA 1. Carranza F, Newman M. Periodontología Clínica. 8ª Ed. Ediciones Mc Graw-Hill Interamericana.1997.México. 2. Marsh P, Martin M. Oral Microbiology. Fourth Edition. Wright. 2000. England. 3. Slots J. Subgingival microflora and periodontal disease. J Clin Periodontol 1976;6:35-82. 4. Lekness K. A correlation study of inflammatory cell mobilization in response subgingival microbial colonization. J Periodontol 1997;68:67-72. 5. Timmerman M, Van der Weijden G, Arief E, Armand S, Abbas F, Winkel E, Van Winkelhoff A, Van der Velden U. Untreated periodontal disease in Indonesian adolescents subgingival microbiota in relation to experienced progression of periodontitis. J Clin Periodontol 2001;28:617-27. 6. Liebana J. Microbiología Oral. 2ª Edicion. Mc Graw-Hill Interamericana. 2002; España. 7. Sundqvist G. Pathogenicity and virulence of Black pigmented Gram negatives anaerobe Immunol Med Microbiol. J Periodontol Res 1993;22:300-6. 8. Stoodley P, Saber K, Davies DG, Costerton JW. Biofilm as complex differentiated communities. Annu Rev Microbiol 2002;56:187-209. 9. Liebana J, Castillo AM, Álvarez M. Periodontal disease: microbiological Considerations. Med Oral Patol Oral Cir Bucal 2004;9 Suppl:75-91. 10. Socransky SS, Haffajee AD. Dental Biofilms: difficult therapeutic targets. Periodontol 2000 2002;28:12-55. 11. Costerton W et al. The application of biofilm science to the study and control of chronic bacterial infections. J Clin Invest 2003;112(10):1466-77. 12. Preus HR, Zambon JJ, Dunford RG, Genco RJ. The distribution and transmission of Actinobacillus Actinomycetemcomitans in families with established adult periodontitis. J Periodontol 1994;62:2-7. 13. Kolenbrander P, Phucas C. Effect of saliva on coagregation of Actinomicesd and Streptococcus species. Infect Immun 1984;44:228-306. 14. Sanz M, Van Winkelhoff AJ, Herrera D, Dellemijn-Kippuw n, Simon R, Winkel E. Differences in the composition of the subgingival microbiota of two periodontitis populations of different geographic location. A comparison between Spain and The Netherlands. European Journal of Dental Science 2000;108:383-92. 15. Yang H, Huang Y, Chou M. Occurrence of Porhyromonas gingivalis and Tanerella forsythensis in periodontally diseased and healthy subjects. J Periodontol 2004;75:1077-83. 16. Listgarten MA, Slots J, Rosenberg J, Nitkin L, Sullivan P, Oler J. Clinical and microbiological characteristics of treated periodontitis patients on maintenance care. J Periodontl 1989 Aug;60(8):452-9. 17. Russel JN, Michael GN. Ecology of the oral flora. Oral microbiology and Inmunology. 2ª Ed. 25.1994. 18. Listgarten MA, Loomer PM. Microbial identification in the management of periodontal disease. A systematic review. Ann Periodontol 2003;8(1):743-9. 19. Lindhe J. Is Periodontitis a unique disease entity.J Clin Periodontol 2000;27 Suppl 1:11. 20. Kinane DF, Cullen CF, Johnston FA, Evans CW. Neutrophil chemotactic behaviour in patients with early- onset forms of periodontitis. Assessment using the under agarose technique.Journal of clinical periodontology 1989 Apr;16(4):247-51. 21. Gunsolley JC, Pandey JP, Quinn SM, Tew J, Schenkein HA. The effect of race, smoking and immunoglobulin allotypes on IgG subclass concentrations. Journal of Periodontal research.1997 May;32(4):381-7. 22. Bascones A, Noronha S, Gómez M, Gónzalez Moles MA, Villaroel Borrego M. Tissue destruction in periodontitis: bacteria or cytokines fault? Quintessence Int 2005;36(4):299-306. 23. Bascones A, Figuero E. Las enfermedades periodontales como infecciones bacterianas. Med Oral Patol Cir Bucal 2004;9 Suppl:92-107.
|
 Información General
Información General Artículos
Artículos Notícias
Notícias Enlaces
Enlaces Contactar
Contactar Buscar
Buscar Premio Nadal
Premio Nadal Formación Continuada
Formación Continuada
