LIQUEN PLANO ORAL Y ERITROLEUCOPLASIA. A PROPÓSITO DE UN CASO |
Publicado el: 16/09/2019 11:04:59 |
| Autores: Raposo Correa, Sara; Díaz Almenara, Eugenia M. Contacto: sara.raposo.sspa@juntadeandalucia.es
El término trastornos orales potencialmente malignos, propuesto en el taller de la Organización Mundial de la Salud en 2005, ahora se ha renombrado como lesiones epiteliales orales potencialmente premalignas (PPOEL). Es importante diferenciar entre PPOEL, que es un término amplio para definir una amplia variedad de lesiones clínicas y displasia epitelial oral, que debe reservarse específicamente para lesiones con focos de displasia probados por biopsia. Los PPOEL abarcan lesiones que incluyen leucoplasia, eritroplaquia, eritroleucoplasia, liquen plano y fibrosis submucosa oral. (1) El liquen plano oral (LPO) es una enfermedad inflamatoria crónica que afecta a la piel y a las membranas mucosas, incluida la mucosa oral. (2) Ocurre con mayor frecuencia en pacientes de mediana edad y ancianas. (3) Clínicamente, se pueden identificar seis tipos de LPO, que son las formas reticular, papular, en forma de placa, atrófico / erosivo, ulcerativo y ampolloso. (4-10) Debido a las peculariedades anatómicas y funcionales de la mucosa oral el diagnóstico y manejo clínico de LPO requiere consideraciones específicas (2) El LPO es una enfermedad mediada inmunológicamente y, en consecuencia, los corticosteroides son los medicamentos de elección para el tratamiento del LPO. (3) La eritroplasia oral (EO) y la eritroleucoplasia oral (ELO; leucoplasia moteada) son diagnósticos funcionales para lesiones rojas y rojo-blancas de la mucosa oral después de la exclusión de todos los otros diagnósticos posibles para lesiones con una apariencia clínica similar. (11)
Además, las lesiones liquenoides son lesiones precursoras específicas que se cree que exhiben resistencia al tratamiento y un alto riesgo de transformación maligna. (13)
El objetivo principal del tratamiento de la displasia incluye la prevención, la detección temprana y el tratamiento antes de la transformación maligna. (1)
Se ha realizado una revisión usando como motor de búsqueda Pubmed. Las palabras clave usadas son oral lichen erytroleukoplakia. Se obtienen 11 resultados en la búsqueda y tras revisarlos obtenemos 8 artículos de nuestro interés. En una segunda búsqueda se usa la base de datos Scopus Google Scholar, completando de esta forma nuestra revisión. El objetivo de este trabajo es actualizar los conocimientos relacionados con nuestro caso clínico. A continuación presentamos el caso clínico.
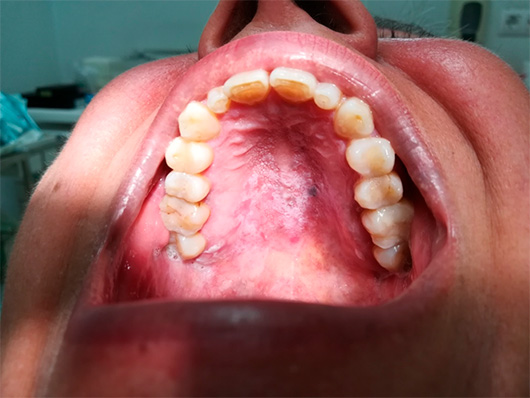
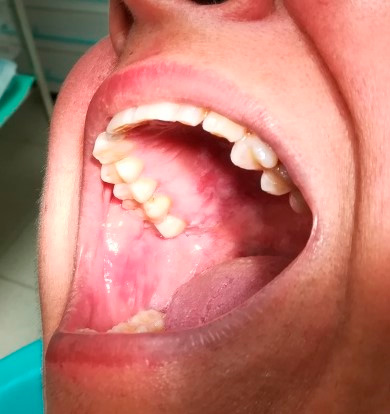
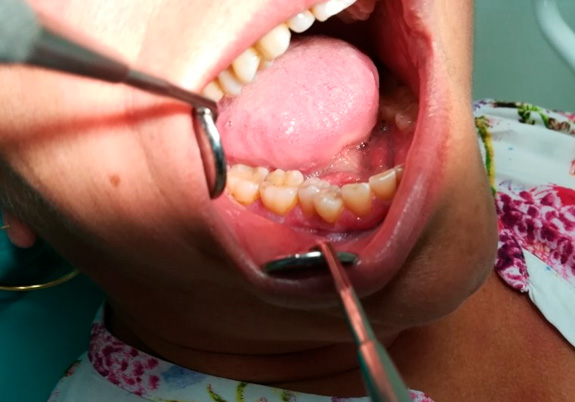
CASO CLINICO Se trata de una mujer blanca, de 58 años de edad con antecedentes en historia clínica de hipertensión arterial, dislipemia, hipertrofia de cornetes y faringitis crónica. Tiene alergia activa registrada al metamizol y está en tratamiento con Imidapril de 10 mg. No refiere hábitos tóxicos ni antecedentes familiares de interés. Acude a nuestra consulta derivada por su de médico de familia por un posible Síndrome Dolor Disfunción de ATM. Cuando se realiza la exploración intraoral llama la atención la presencia de placas blanquecinas en la encia adherida en maxilar y mandíbula, que no se desprenden al raspado, manchas melanóticas en zona izquierda del paladar duro, placas sobleelevadas blanquecinas o hiperqueratósicas extensas en paladar duro no simétricas alternando con manchas rojizas , también en pilares amigdalinos y lesiones arboriformes blanquecinas simétricas en ambas mejillas, que según la paciente tienen años de evolución pero no se las revisa periódicamente. (Figura 1,2,3) Estas lesiones actualmente no se acompañan de ninguna otra sintomatología salvo la faringitis crónica. Como diagnóstico de sospecha pendiente de confirmación histopatológica se registra LPO con posible sobreinfección por cándidas con diagnóstico diferencial de eritroplasia o eritroleucoplasia para las lesiones palatinas. Al mismo tiempo que se inicia el tratamiento del Síndrome Dolor Disfunción de la ATM se le prescriben acetonido de triancinolona al 0.2% según conocemos como tratamiento habitual del LPO. La paciente suspende a los dos días por la aparición de aftas, quemazón y estomatitis, declara empeoramiento de su estado clínico. Se le prescribe enjuagues con Nistatina con la posología habitual tras los que mejora la textura pero no la extensión de las lesiones. La paciente refiere mayor suavidad de la mucosa oral y tras dos semanas de tratamiento se deriva para estudio anatomopatológico. Se le toma una muestra de la zona palatina con lesiones rojizas. Su estudio anatomopatológico revela queratosis e hiperplasia epitelial sin signos de displasia. Presenta moderado infiltrado inflamatorio crónico superficial en lámina propia. El diagnóstico es liquen plano oral, con lesiones combinadas de eritoleucoplasia. CONCLUSIONES El LPO es una enfermedad inflamatoria crónica inmunológica incluida y renombrada recientemente como lesiones epiteliales orales potencialmente premalignas. La eritroplasia y la eritroleucoplasia también se encuadran en este concepto. Debido a su potencial de malignización el diagnóstico temprano, la detección de los factores de riesgo, el tratamiento y el estrecho seguimiento de las lesiones son imprscindibles. El tratamiento del caso que nos ocupa incluye conclusiones extraídas de la revisión bibliográfica realizada para pacientes con liquen plano oral. 2) Deben evitar los alimentos calientes, salados, ácidos o picantes, así como el exceso de trabajo, la fatiga extrema y el insomnio.(3) 3) Si los pacientes con LPO pueden mantener una vida regular y saludable y tener suficiente ejercicio y descanso, algunas lesiones de OLP pueden retroceder espontáneamente.(15) 4) El uso mantenido a largo plazo de los corticosteroides puede conducir a la candidiasis oral, en esta situación se debe administrar a los pacientes un fármaco antimicótico (como la nistatina) durante al menos dos semanas para controlar la infección por cándida. (15,16) 5) Si los pacientes con OLP tienen una enfermedad sistémica grave, como diabetes mellitus y enfermedades hepáticas o renales, estas enfermedades deben tratarse simultáneamente.(3) 6) Si los pacientes con LPO reticular, popular o similar a la placa no tienen síntomas orales, no es necesario que sean tratados. (15,16) 7) Las lesiones sintomáticas se pueden resolver con un tratamiento adecuado con corticosteroides, pero generalmente reaparecen si los pacientes están en peor estado de salud. (15,16) 8) Si los pacientes con LPO pueden evitar los factores de riesgo orales, como masticar betel quid, fumar cigarrillos y beber alcohol, la tasa de transformación maligna de la lesión EOLP es muy baja, como ocurre en el caso que nos ocupa. 9) Incluso si los pacientes con LPOE son asintomáticos, deben ser reevaluados cada 3-6 meses. . (15,16)
REFERENCIAS BIBLIOGRAFICAS. 1-Awadallah M, Idle M, Patel K, Kademani D. Management update of potentially premalignant oral epithelial lesions. Oral Surg Oral Med Oral Pathol Oral Radiol. 2018 Jun;125(6):628-636. doi: 10.1016/j.oooo.2018.03.010. Epub 2018 Mar 23. Review. PubMed PMID: 29656948. 2-Alrashdan MS, Cirillo N, McCullough M.Oral lichen planus: a literature review and update. Arch Dermatol Res. 2016 Oct; 308(8):539-51. Epub 2016 Jun 27. 3- Chiang CP, Yu-Fong Chang J, Wang YP, Wu YH, Lu SY, Sun A. Oral lichen planus - Differential diagnoses, serum autoantibodies, hematinic deficiencies, and management.J Formos Med Assoc. 2018 Sep;117(9):756-765. doi: 10.1016/j.jfma.2018.01.021. 4- .Scully C, M. Beyli, M.C. Ferreiro, G. Ficarra, Y. Gill, M. Griffiths, et al.Update on oral lichen planus: etiopathogenesis and management .Crit Rev Oral Biol Med, 9 (1998), pp. 86-122 CrossRefView Record in ScopusGoogle Scholar 5-. Mollaoglu N.Oral lichen planus: a review. Br J Oral Maxillofac Surg, 38 (2000), pp. 370-377 ArticleDownload PDFView Record in ScopusGoogle Scholar 6- Y.S.L. Cheng, A. Gould, Z. Kurago, J. Fantasia, S. MullerDiagnosis of oral lichen planus: a position paper of the American academy of oral and maxillofacial pathology 7- P.B. Sugerman, N.W. Savage, L.J. Walsh, Z.Z. Zhao, X.J. Zhou, A. Khan, et al.The pathogenesis of oral lichen planus. Crit Rew Oral Biol Med, 13 (2002), pp. 350-365 8- Z.Z. Zhao, N.W. Savage, P.B. Sugerman, L.J. WalshMast cell/T cell interactions in oral lichen planus. J Oral Pathol Med, 31 (2002), pp. 189-195.View Record in ScopusGoogle Scholar 9- J. Hirota, T. Osaki, Y. TatemotoImmunohistochemical staining of infiltrates in oral lichen planus. Path Res Pract, 186 (1990), pp. 625-632. ArticleDownload PDF View Record in ScopusGoogle Scholar 10-T. Yamamoto, K. Yoneda, E. Ueta, T. Osaki. Cellular immunosuppression in oral lichen planus. J Oral Pathol Med, 19 (1990), pp. 464-470. Pueden coexistir simultáneamente dos o mas tipos clínicos. (2) 11- Suter VG, Morger R, Altermatt HJ, Spieler P, Bornstein MM.Oral erythroplakia and erythroleukoplakia: red and red-white dysplastic lesions of the oral mucosa--part 1: epidemiology, etiology, histopathology and differential diagnosis.Schweiz Monatsschr Zahnmed. 2008;118(5):390-7. 12- Olinici D(1), Cotrutz CE, Mihali CV, Grecu VB, Botez EA, Stoica L, Onofrei P, 13-Thomson PJ, Goodson ML, Smith DR. Potentially malignant disorders revisited-The lichenoid lesion/proliferative verrucous leukoplakia conundrum. 1. J Oral Pathol Med. 2018 Jul;47(6):557-565. doi: 10.1111/jop.12716. Epub 2018 Apr 29. 14. Halbritter SA, Spieler P, Bornstein MM. [High risk lesions of the oral mucosa--Diagnosis, therapy and follow-up in two cases]. Schweiz Monatsschr Zahnmed. 2007;117(7):730-45. French, German. PubMed PMID: 17708425. 15. M. Carrozzo, S. GandolfoThe management of oral lichen planus. Oral Dis, 5 (1999), pp. 196-205.View Record in ScopusGoogle Scholar. 16. B.W. Neville, D.D. Damm, C.M. Allen, C.C. AngelaOral and maxillofacial pathology. (4th ed.), Elsevier, Philadelphia (2016), pp. 729-734.Google Scholar
FIGURA 2.LESIONES EN MUCOSA YUGAL FIGURA 3.LESIONES EN ENCIA.
|
Publicado el: 16/09/2019 11:04:59 |