LEUCOPLASIA ORAL: CASO CLÍNICO DETECTADO EN LA CONSULTA DENTAL Osorio Robles, María. Odontóloga. Centro de Salud de Pozoblanco (Córdoba) Marchena Rodríguez, Leticia. Odontóloga. Máster en Salud Pública Oral. Universidad de Sevilla García García, Bernardo. Odontólogo del Hospital Militar de Sevilla RESUMEN La leucoplasia es una lesión blanca que aparece en la boca, que no se desprende al raspado y que no puede clasificarse como ninguna otra lesión. En los países subdesarrollados, la leucoplasia aparece entre la 4ª y 7ª década de la vida. En cambio, en países en desarrollo, la aparición de este tipo de lesiones se adelanta entre 5 a 10 años. En cuanto al sexo, es más prevalente en el hombre que en la mujer (3:1). Siendo más frecuente en fumadores que en no fumadores. Su localización depende de cómo se consuma el tabaco. En los países occidentales, se suele dar en mucosas yugales y encías, seguida de lengua, labios, suelo de boca y paladar. En cuanto a su aspecto clínico, la forma homogénea es la más habitual. PALABRAS CLAVE Leucoplasia oral, lesión precancerosa, displasia epitelial, transformación maligna ABSTRACT Leukoplakia is a white lesion that appears in the mouth that does not follow the scaling and which does not qualify as any other injury. In underdeveloped countries, leukoplakia appears between the 4th and 7th decade of life. In contrast, in developing countries, the emergence of this type of injury is ahead 5 to 10 years. As for sex, it is more prevalent in men than in women (3:1). Being more common in smokers than non-smokers. Its location depends on how the snuff consumed. In Western countries, usually occurs in jugal mucosa and gums, followed by tongue, lips, floor of the mouth and palate. Regarding clinical appearance, the homogeneous is the most common. KEYWORDS
Oral leukoplakia, precancerous lesion, epithelial dysplasia, malignant transformation INTRODUCCIÓN Las lesiones blancas que aparecen en la cavidad oral son relativamente frecuentes, aproximadamente su prevalencia es del 24,8% según Axell (1). Entre estas lesiones blancas se encuentra la leucoplasia oral, con una prevalencia del 0,2-3,6% (2,3). Es a partir de 1967, cuando la Organización Mundial de la Salud (OMS) siguiendo a Pindborg, establece el sentido puramente clínico que actualmente se considera inseparable del término leucoplasia. Considerada como tal aunar "Placa blanca, que no puede desprenderse por raspado y que no puede clasificarse como ninguna otra lesión" y añade la aclaración de que " no es una entidad histopatológica, porque en ella puede observarse una gran variedad de alteraciones microscópicas". La esencia de dicho concepto ha venido manifestándose en las distintas reuniones internacionales de consenso celebradas. (4,5) TABLA 1. DEFINICIONES DE LEUCOPLASIA EN LAS REUNIONES DE CONCENSO Y ÚLTIMAS PUBLICACIONES | Reuniones de Concenso | Definición de leucoplasia | | WHO, 1978 | Una mancha o placa blanca que no puede ser eliminada por raspado ni caracterizada clínica o histológicamente como ninguna otra enfermedad. | | 1ª Conferencia Internacional sobre leucoplasias. Malmo (Suecia). Axell et all.1984 | Una mancha o placa blanca que no puede ser caracterizada clínica o histológicamente como ninguna otra enfermedad y que no está asociada a ningún agente causal físico o químico a excepción del tabaco. | | Symposium Internacional de Lesiones orales blancas. Uppsala (Suecia). Axell et al. 1996 | Una lesión predominante blanca de la mucosa oral que no puede ser caracterizada como ninguna otra lesión definible, alguna de las leucoplasias orales pueden transformarse en cáncer. | | WHO, 1997. Pindborg et al. | Una lesión predominante blanca de la mucosa oral que no puede ser caracterizada como ninguna otra lesión definible. | | WHO, Pathology & Genetics. Head and neck tumours. Barnes et al.2005 | Ninguna definición | | Warnajulasuriya et al.2007 | Placas blancas de riesgo cuestionable habiendo excluído (otras) enfermedades conocidas o alteraciones que no suponen un aumento del riesgo de cáncer. | Epidemiología En los países desarrollados, la mayor parte de las leucoplasias aparecen entre la 4ª y 7ª década de la vida. (6,7) En cambio, en países en desarrollo, la aparición de este tipo de lesiones se adelanta entre 5 y 10 años. En cuanto al sexo, se encuentra que tiene una mayor prevalencia en hombres que en mujeres, con una distribución de 3:1. Es más frecuente en fumadores que en no fumadores. (8) En cuanto a su localización intraoral más frecuente, ésta va a variar en los distintos estudios y va a guardar una importante relación con el tabaco y su forma de consumo. Así en la India, las lesiones se asientan en la mucosa vestibular o comisuras bucales, en los consumidores de tabaco; salvo si fuman invertido, en donde el 70% de las lesiones se localizan en el paladar. (9) En los países occidentales, las lesiones frecuentemente asientan en la mucosa yugal y las comisuras orales. (10) Bagán, en un estudio realizado con 110 pacientes con leucoplasia oral, estas lesiones estaban en mucosas yugales y encías, seguidas de lengua, labios, suelo de la boca y paladar. En cuanto a su aspecto clínico, 99 eran homogéneas, 11 moteadas y 1 verrugosa. Por lo tanto, la forma homogénea de leucoplasia oral son habitualmente más prevalentes que la forma no homogénea. (7,11) Etiología Desde el punto de vista etiológico, el consumo de tabaco es el factor predisponente más común en el desarrollo de las leucoplasias orales, alrededor del 80% de las leucoplasias se asocian al hábito de fumar. Dietrich en un estudio en 2004 en EEUU estudió a 15.800 pacientes encontrando que el tabaco fumado fue el agente etiológico más destacado. (12) Es importante señalar que el suspender el hábito tabáquico, hace mejorar la mayoría de estas lesiones en un 50 a un 80%. (13) En cuanto al alcohol, su papel no es concluyente, no obstante, parece tener un efecto sinérgico con el tabaco. (14,15) El virus Papiloma Humano (VPH), especialmente los subtipos 16 y 18, aunque está asociado a lesiones precancerosas, los estudios en cuanto a su asociación con la leucoplasia son disponer y controvertidos. (16) Características histopatológicas El estudio histopatológico nos revela si existe displasia epitelial pudiendo ser ésta leve, moderada o severa. La displasia epitelial leve es aquella en donde los cambios displásicos arquitecturales están confinados al tercio inferior del epitelio, pudiendo coexistir alguna atipia "alteración citológica". En la displasia epitelial moderada, los cambios displásicos arquitecturales se extienden hasta los 2/3 inferiores del epitelio; la alteración citológica es mayor. En la displasia epitelial severa, las alteraciones arquitecturales afectan a más de 2/3 del epitelio y las alteraciones citológicas son muy importantes. El carcinoma in situ sería el siguiente grado a la displasia severa, estando afectados prácticamente todo el espesor del epitelio. Diagnóstico El diagnóstico será clínico tras el examen de una lesión predominantemente blanca que tiene como factor etiológico el tabaco. Si pasadas 2 ó 4 semanas después de la eliminación del tabaco y no se observa mejoría, se hará una biopsia para obtener un resultado histopatológico que nos dé el diagnóstico definitivo. (17) Tratamiento Si la biopsia tomada nos indica que estamos ante una leucoplasia oral sin displasia, nuestra actitud podrá ser expectante, revisando al paciente cada 6 meses. Si por el contrario, el informe histopatológico nos indica que se trata de una leucoplasia con displasia epitelial, entonces se recomienda la eliminación de la lesión mediante cirugía. El tratamiento de elección, en este caso, sería la cirugía pero hay estudios en el que el tratamiento quirúrgico no es efectivo, produciéndose una transformación maligna de estas lesiones. (18) En cuanto a los márgenes de seguridad en la extirpación de las lesiones, estos nunca se han discutido detalladamente; por lo que generalmente se establece unos márgenes de unos pocos milímetros, más allá de donde se circunscribe la lesión, pero está demostrado que existen cambios moleculares y nucleares en el epitelio, más allá de donde se encuentra clínicamente la lesión de leucoplasia, y este hecho puede explicar por qué se da la recidiva. (19) Caso clínico Paciente varón de 62 años que acude a la consulta del Centro de Salud de Peñarroya-Pueblonuevo por dolor asociado a un diente 45. Se hace una historia clínica en la cual el paciente refiere que fuma un paquete al día. Al realizarle la exploración clínica de la cavidad oral se aprecia una lesión blanca, que no se desprende al raspado en el suelo de la boca de más de 2 cm de diámetro de bordes irregulares de color blanco homogéneo. En el diagnóstico clínico pensamos que tiene una leucoplasia homogénea. Se realiza biopsia incisional de la lesión cuyo resultado anatomopatológico nos indica el diagnóstico de una leucoplasia, en la que se aprecia queratosis con displasia leve; como medidas se le recomienda dejar el tabaco, una dieta rica en frutas y vegetales y revisiones periódicas cada 6 meses. 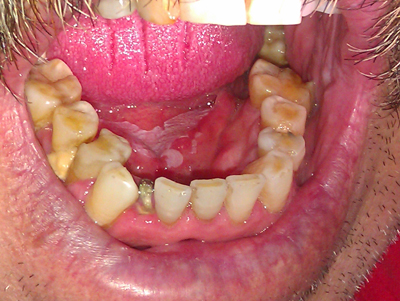
Fig.1: Lesión blanca homogénea en el suelo de la boca que no se desprende al raspado. DISCUSIÓN
La Asociación Americana del Cáncer ha propuesto una serie de medidas para reducir la muerte por cáncer, entre ellas están la abstención del consumo de tabaco y alcohol, así como la adopción de adecuados hábitos dietéticos. Este último factor es responsable de una reducción media del 35% de las muertes por cáncer oral. Por el contrario, un bajo consumo de frutas y vegetales aumenta un 10% el riesgo de muerte por esta enfermedad.(20,21,22)
Como prevención secundaria nos planteamos si sería recomendable hacer screnning a la población, pero esto conllevaría un coste en el que se tendría que tener en cuenta el equilibrio entre coste-eficacia.
Por ello, el screnning poblacional para el cáncer oral no es recomendado, ya que su historia natural no se conoce adecuadamente y no hay suficiente evidencia disponible sobre su utilidad. Por ejemplo, en Minnesota se realizó un estudio de más de 23.000 adultos mayores de 30 años de edad, que fueron examinados por dentistas entre 1957 y 1972. En él se observó que más del 10% de los sujetos tenían lesiones orales, encontrándose lesiones precancerosas en el 2,9% y cánceres en menos del 0,1%. (104 libro cáncer) Incluso limitando los estudios a poblaciones de alto riesgo, dada la baja prevalencia de cáncer oral, la realización de estos estudios permanece controvertida.
Por ello, el screnning oportunista que realiza el dentista cuando un paciente consulta por otro motivo, se mantiene como la principal herramienta capaz de identificar precozmente casos de cáncer oral.
Sin embargo, existen factores que limitan la eficacia de estas consultas:
• La población general no es consciente de la existencia de cáncer oral ni de sus factores de riesgo.
• El 68% de la población sólo acude al dentista cuando tiene un problema o dolor. (105 libro cáncer)
• La mayor parte de los cánceres incipientes son asintomáticos.
• Cuando los cánceres producen síntomas, estos son frecuentemente inespecíficos.
• Con frecuencia se produce una considerable demora entre la detección inicial de la lesión, su diagnóstico y el tratamiento final.
Por lo tanto, nadie tiene una mayor capacidad para modificar el pronóstico del cáncer oral mediante su diagnóstico precoz que los dentistas, los cuales deben asumir sin demora un papel protagonista en este escenario.
Los tratamientos dentales convencionales (odontología restauradora y rehabilitadora, Periodoncia, ortodoncia, etc) son obviamente de gran importancia para la salud y bienestar de los individuos pero el cáncer oral es una cuestión de vida o muerte.
Con su trabajo cotidiano, el dentista puede no solamente mejorar la calidad de vida de sus pacientes, sino en un sentido literal salvar vidas.
Es preciso revertir la tendencia, según la cual muchos médicos y dentistas no diagnostican precozmente el cáncer oral, debido a una inadecuada aptitud o un desconocimiento de esta patología (23,24) lo que lleva a confundir los cánceres incipientes con lesiones inflamatorias, traumáticas o infecciosas. CONCLUSIONES
Los dentistas deben hacer una exploración de cabeza y cuello a todo paciente que acuda a la consulta por cualquier otra sintomatología de la cavidad oral. BIBLIOGRAFÍA
1. Axéll T. Occurrence of leukoplakia and some other oral White lesions among 20,333 adult Swedish people. Community Dent Oral Epidemiol.1987;15:46-51.
2. Schepman KP, Van der Meij EH, Smeele LE, Van der Waal I. Prevalence study of oral White lesions with special reference to a new definition of oral leucoplakia. Eur J Cancer B Oral Oncol.1996;32B:416-9.
3. Ceballos Salobreña A, Bullón Fernández P, Gándara Rey JM, Chimenos Küstner E, Blanco Carrión A. Medicina Bucal: Práctica.Ed.Danú.2000
4. Warnakulasuriya S, Johnson NW, Van de Waal I. Nomenclature and classification of potencially malignant disorders of the oral mucosa. J Oral Pathol Med 2007;36:575-80
5. Martínez-Sahuquillo Márquez A, Gallardo Castillo I, Cobos Fuentes MJ, Caballero Aguilar J, Bullón Fernández P. La leucoplasia oral. Su implicación como lesión precancerosa. Av Odontoestomatol 2008;24:33-44.
6. Escribano Bermejo M, Bascones Martínez A. Leucoplasia oral: Conceptos actuales. Av Odontoestomatol 2009;25(2):83-97.
7. Bagán JV, Vera F, Milián MA, Peñarrocha M, Silvestre FJ, Sanchis JM. Leucoplasia oral: estudio clínico-patológico de 110 casos. Arch Odonto-Estomatol 1993;9:127-38.
8. Baric JM, Alman JE, Feldman RS, Chauncey HH. Influence of cigarette, pipe, and cigar smoking, removable partial dentures, and age on oral leukoplakia. Oral Surg Oral Med Oral Pathol 1982;54:424-29.
9. Mehta FS, Pindborg JJ, Gupta PC, Daftary DK. Epidemiologic and histologic study of oral cancer and leukoplakia among 50915 villagers in India. Cancer 1969, 24:832-49.
10. Cerero Lapiedra R. Diagnóstico diferencial de las lesions blancas orales. RCOE 2000;5:285-98.
11. Bagán JV, Lloria E, Jiménez Y, Pérez A. Leucoplasia verrucosa proliferativa. Presentación de siete casos. Rev Eur Odonto-Estomatol.1998;10:363-70.
12. Dietrich T, Reichart PA, Scheifele C. Clinical risk factors of oral leukoplakia in a representative sample of the US population. Oral Oncol 2004;40:158-63.
13. Bánózcy J, Gintner Z, Dombi C. Tobacco use and oral leukoplakia. J Dent Educ 2001;65:322-27.
14. Napier SS, Speight PM. Natural history of potentially malignant oral lesions and conditions: an overview of the literature. J Oral Pathol Med 2008;37:1-10.
15. Maserejian NN, Joshipura KJ, Rosner BA, Giovannucci E, Zavras AI. Prospective study of alcohol consumption and risk of oral premalignant lesions in men. Cancer Epidemiol Biomarkers Prev 2006;15:774-81
16. Campisi G, Giovannelli L, Arico P, et al. HPV DNA in clinically different variants of oral leucoplakia and lichen planus. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2004;98:705-11.
17. Van der Waal I, Axéll T. Oral leukoplakia: a proposal for uniform reporting. Oral Oncol 2002;38:521-526.
18. Holmstrup P, Vedtofte, Reibel J, Stoltze K. Long-term treatment outcome of oral premalignant lesions. Oral Oncol 2006;42:461-74.
19. Van der Waal I. Potentially malignant disorders of the oral and oropharyngeal mucosa; terminology, classification and present concepts of management. Oral Oncol 2009;45:317-23.
20. American Cancer Society. Advisor Committee on Diet, Nutrition and Cancer Prevention; guidelines in diet, nutrition and cancer prevention: reducing the risk of cancer with healthy food choices and physical activity. CA-A Cancer Journal for Clinicians 1996;46:325-41.
21. Doll R, Peto R. The causes of cancer: Quantitative estimates of avoidable risk of cancer in the United States today. J Natl Cancer Inst 1981;66:1191-1308.
22. Tomatis L, Bartsch H. The contribution of experimental studies to risk assessment of carcinogenic agents in humans. Exp Pathol 1990;40:251-66.
23. Gallucci CM, Tejerina Díaz L. La demanda de los servicios dentales en España. Federación Dental Española. Ilustre Consejo General de Colegios de Odontólogos y Estomatólogos de España. ESADE.2003.
24. Guggenheimer J, Verbin RS, Johnson JT, Horkowitz CA, Myers EN. Factors delaying the diagnosis of oral and oropharyngeal carcinomas. Cancer 1989;64:932-5.
|
